проф. Недельчо Цачев родился в 1968 году в Софии. В 1992 году окончил столичный медицинский университет. Трудовую деятельность начал в Пироговском УМБАЛСМ, Второй клинике ортопедической травматологии (1993-2006). В этот период он был специалистом в Сарасоте, штат Флорида, в США. С декабря 2006 года присоединился к коллективу Клиники травматологии РАМН в качестве врача-ординатора. В период 2010-2013 гг. был заведующим вторым травматологическим отделением клиники. В 2011 году получил ученую степень «Доктор», с 2013 года является доцентом кафедры травматологии, а в 2018 году получил ученое звание «Профессор». Есть специализации в Швейцарии, Голландии, Испании, Германии, Австрии, Великобритании. Читает лекции в медицинских вузах Словении, Турции, Швейцарии. Имеются профессиональные награды из Нидерландов, Италии, Дании, Швейцарии. Он является членом Европейской ассоциации ортопедии и травматологии - EFORT, EHS - Европейской ассоциации хирургии тазобедренного сустава, ECTES - Европейской ассоциации неотложной медицины и травматологии. Является автором и соавтором 3-х монографий, более 220 научных публикаций в наших и зарубежных журналах. В настоящее время профессор Цачев возглавляет кафедру «Ортопедии, травматологии и восстановительной хирургии» Академии медицинских наук.
Что такое коксартроз, профессор Цачев?
- Коксартроз - это дегенеративное заболевание, поражающее тазобедренный сустав. В целом коксартроз можно разделить на два основных вида. Один из них так называемый идиопатический коксартроз, возникающий с возрастом, для которого у нас нет четкого этиологического фактора, приведшего к заболеванию. Это обычно больные старше 60 лет, у которых с возрастом, при изнашивании хрящей, при развитии дополнительных остеофитов - т.е.называется спайки, развивается этот коксартроз. Но развивается он не за день, два, месяц или год. Конечно, у значительной части этих больных присутствуют и дополнительные ревматоидные факторы, артрозным процессом поражается не только тазобедренный сустав.
Другая, большая группа, которую мы наблюдаем в последнее время, - это посттравматический коксартроз у молодых людей. т.е. с ними у нас уже есть причина - какие-то травмы в предыдущие годы, переломы, ушибы в области тазобедренного сустава. Большая их часть связана с дорожно-транспортными происшествиями, высотными травмами, отмечены случаи нескольких операций, предшествующих развитию артроза. У нас также много молодых пациентов с асептическим некрозом головки бедренной кости - так называемым Болезнь Чендлера, вызванная закупоркой мелких кровеносных сосудов, питающих головку бедренной кости. Этиологической точкой асептического некроза является курение, и в основном им страдают мужчины - заядлые курильщики по 2-3 пачки в день, в возрасте от 30 до 40 лет..
По каким симптомам мы узнаем, что больны коксартрозом?
- Основным симптомом, с которым пациенты обращаются к врачу, является боль и ограничение движений в тазобедренном суставе. На несколько более поздней стадии появляется и симптом хромоты. Прихрамывающая походка связана, во-первых, с сохранением поврежденной конечности и, во-вторых, с ее укорочением при уже имеющейся деформации головки бедренной кости. У нас есть пациенты, у которых укорочение достигает больших размеров - по 5 - 7 см.
Однако боли в суставах часто сопровождаются болями в спине. Откуда мы знаем, от чего на самом деле страдаем?
- Здесь дифференциацию должны проводить как ортопед, так и невролог, потому что очень часто у больных коксартрозом также наблюдаются изменения в позвоночнике
Это как раз те пациенты с классическим коксартрозом в возрастной группе старше 60 лет, у которых также имеются изменения в поясничном отделе позвоночника. И очень часто симптомы, исходящие из поясничного отдела - неврологическая боль, кроветворная и боль коксартрозного происхождения. Поэтому мы, ортопеды, когда у нас такой больной, обязательно назначаем рентген, помимо тазобедренных суставов и поясничных позвонков, и консультируемся у невролога, чтобы дифференцировать, ведь у нас бывают больные с очень сильными жалобами со стороны тазобедренного сустава, но рентгенологическая картина не соответствует этой клинической картине. И тогда обычно выясняется, что действительно проблема в пояснице, и лечение, которое проводят коллеги-неврологи, гораздо больше помогает этому пациенту, чем оперативное вмешательство. Замена тазобедренного сустава не решает проблем с поясничным отделом.
Нас засыпают всевозможной рекламой болеутоляющих средств для суставов. Стоит ли им доверять?
- Фармацевтика действительно пережила очень значительный бум в разработке лекарств, поддерживающих питание суставного хряща. Но это лекарства на основе гиалуроновой кислоты и глюкозаминов, которые по сути являются пищевыми добавками, а не медицинскими препаратами, способными восстановить уже поврежденный сустав.
У молодых людей, у спортсменов, у тех, кто подвергается повышенным физическим нагрузкам, пищевые добавки действуют постольку, поскольку поддерживают питание суставных хрящей. Но лекарства нет, речь идет о лекарствах для восстановления поврежденного сустава - будь то коленный или тазобедренный, где изнашивается суставной хрящ. Затем приступают к оперативному вмешательству, и в зависимости от степени повреждения хряща применяются различные методы хирургического лечения.
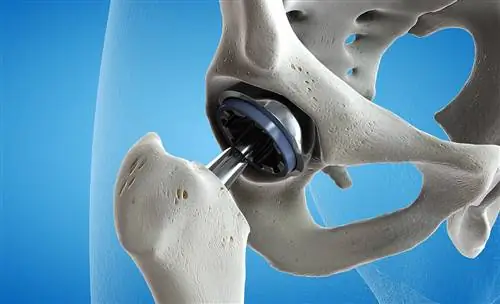
Однако, к сожалению, не все могут себе позволить такую операцию…
- Это проблема и врачей, а не только пациентов. И эти разговоры с пациентом о ценности искусственного сустава - одни из самых трудных моментов. Компенсация, которую в настоящее время предоставляет NHIF, составляет около 1100-1200 левов за различные модели тазобедренных суставов. Что касается пациентов, то с заменой коленного сустава дела обстоят лучше, так как там возмещение составляет 2600 левов. Протезирование плеча, однако, в возмещение вообще не входит, не говоря уже о голеностопном суставе и протезировании мелких суставов рук. У нас там нет компенсации.
В зависимости от модели тазобедренного сустава, в последние годы как компании, так и металлургия действительно очень сильно развились, и модели суставов меняются каждый год. Совместные модели постоянно совершенствуются и очень хороши. То, что раньше считалось, что срок службы сустава составляет около 10 лет, теперь стало историей.
Новые модели швов не имеют ограничений по времени использования, потому что у нас уже есть швы с металлокерамикой, что очень инновационно. У нас есть циркониевые тазобедренные суставы, где износ еще меньше. У нас есть суставы с особой формой тазобедренного сустава, что для молодежи крайне полезно. И ортопед может предложить наиболее подходящую модель, но пациент не всегда может позволить себе эту сумму, чтобы доплатить ее.
А какую сумму должен доплатить пациент?
- Диапазон доплат со стороны пациента чрезвычайно велик - от 1600 до 14 000 лв.
14 000 лв.?! О чем это?
- Это индивидуальная модель бедра для каждого пациента, которая производится в Швейцарии и имплантируется здесь. Это, пожалуй, в последние годы лучший вариант имплантата для пациента, потому что он индивидуален, согласно его размеру. Обычно мы используем тазобедренные суставы 10-15 размера, и тот, который нам нужно имплантировать, мы выбираем во время операции. А изготовление индивидуального сустава экономит время хирурга на операции и предоставляет пациенту размер, который, как доказано, соответствует его размеру. В Болгарии у нас уже более 100 пациентов с такими суставами.
Как долго после операции ваши пациенты ходят?
- Уже на следующий день после операции пациент встает и делает первые шаги. А вот полное выздоровление - т.е. ему требуется около 3 месяцев, чтобы вернуться к тому состоянию, которое было до операции. Хочу подчеркнуть, что очень важным моментом после операции является реабилитация. После хорошо сделанной операции, разве у нас потом хорошая реабилитация, эффект не тот, что должен быть.
